Respuestas cortesía de Mario Díaz Santiáñez (@mds19117) – voluntario en la Iniciativa MIR 2.0 de respuesta al examen MIR de marzo de 2021. (La numeración se corresponde con la Versión 0 del examen).
Actualizadas con las respuestas oficiales provisionales del ministerio.
Este año las preguntas de reumatología son bastantes y algunas bastante rebuscadas
Índice de contenidos
Pregunta 8
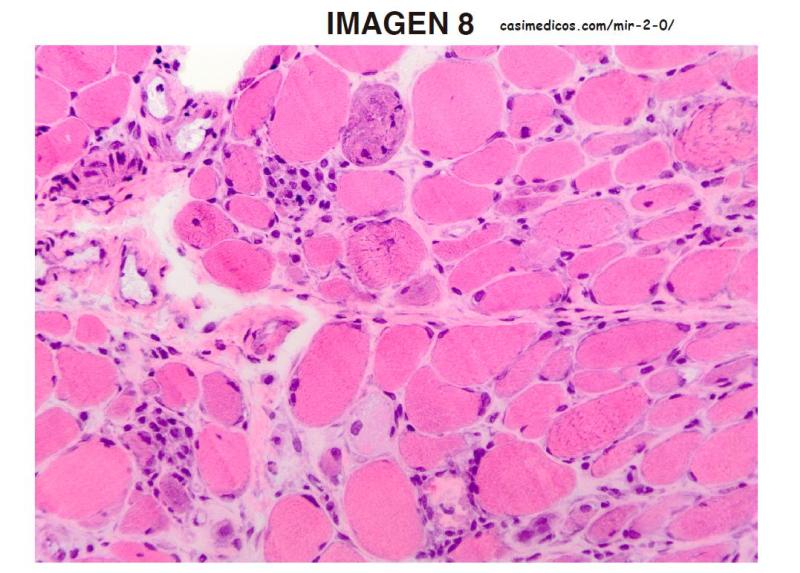
Pregunta asociada a la imagen 8. Mujer de 47 años con debilidad muscular proximal progresiva de extremidades superiores e inferiores de 7 meses de evolución. Sin antecedentes familiares de interés. Toma arroz rojo para tratar una dislipemia. Exploración física: fuerza en psoas 3/5, cuádriceps 4/5 y deltoides 4/5. CK de 3675 UI/L (normal <150 UI/L). Se solicitó un análisis inmunológico y se practicó una biopsia en el músculo deltoides derecho (figura). Marque la opción correcta:
- Análisis inmunológico: Ac. anti-cN1A positivos. Biopsia: infiltrado inflamatorio perivascular y presencia de vacuolas ribeteadas. Diagnóstico: miositis con cuerpos de inclusión.
- Análisis inmunológico: Ac. anti-TIF-1 gamma positivos. Biopsia: infiltrado inflamatorio perivascular y células en anillo. Diagnóstico: dermatomiositis.
- Análisis inmunológico: Ac. anti-mitocondriales positivos. Biopsia: necrosis coagulativa y regeneración de fibras musculares con escaso infiltrado inflamatorio. Diagnóstico: distrofia muscular congénita de Ullrich.
- Análisis inmunológico: Ac. anti-HMG-CoA reductasa positivos. Biopsia: necrosis coagulativa y regeneración de fibras musculares con escaso infiltrado inflamatorio. Diagnóstico: miopatía necrosante inmunomediada.
Respuesta correcta: 4
Comentario:
Pregunta bastante complicada, bajo mi punta de vista, en el que la imagen está para liar (a no ser que seas patológo) y que si se tira de tópicos MIR se puede resolver. Se trata de una mujer de mediana edad, por lo que se podría descartar a priori la distrofia congénita (que aparece en edad más tempranas) y la miositis por cuerpos de inclusión (que es en edades más avanzadas). Además, no describen clínica cutánea, por lo que sería muy raro que fuera una dermatomiositis. Si revisamos la miopatía necrosante, efectivamente se presenta en edades similares a nuestra paciente, de predominio proximal en las cuatro extremidades, y con CK elevadas (CK > x50 del LSN). Por si fuera poco, aunque parece un detalle sin importancia, los ac. Anit-HMGCoA reductasa están relacionados con la toma de estatinas y se han descrito casos tras ingesta de alimentos que pueden ser fuente de las mismas, como es el caso de algunos hongos que se han encontrado en el arroz rojo chino y en el té pu. Por tanto, sin la biopsia, parece razonable pensar que la respuesta correcta es la 4 (Immune-mediated necrotising myopathy: A critical review of current concepts. J.A. Day and V. Limaye / Seminars in Arthritis and Rheumatism 49 (2019) 420_429).
Pregunta 72
En relación con la gestación en el lupus eritematoso sistémico, es cierto que:
- La fertilidad no se ve afectada.
- Durante la gestación los brotes suelen ser más frecuentes y graves.
- En el puerperio, la enfermedad no suele reactivarse.
- Una paciente con anticuerpos anti-Ro y bloqueo AV fetal tiene menos riesgo de presentar el bloqueo AV fetal en la siguiente gestación.
Respuesta correcta: 2
Respuesta correcta: 1
Comentario:
Pregunta dudosa. Hay dos claramente falsas: en el puerperio hay un aumento de los rebrotes (respuesta 3 incorrecta), y en mujeres que han tenido hijos con bloqueo AV congénito por anti-Ro tienen un 20% más de riesgo que su siguiente hijo también lo tenga (respuesta 4 incorrecta). El problema viene con las dos primeras. En cuanto a las respuestas 1 y 2 pueden ser interpretables. La respuesta 2 depende de la actividad de la enfermedad en ese momento: en algunos estudios se ha visto que, si se tiene un buen control de la enfermedad, los brotes pueden ser solo mínimamente más frecuentes y, en general, leves. En cambio, en mujeres con LES activo y, sobre todo, con nefritis lúpica, hay un aumento de brotes de esta última, por lo que serían más frecuentes y graves. Aunque pensaba que ésta era la correcta, es verdad que la palabra “suelen” puede matizar la respuesta y hacerla falsa, ya que lo más normal es que sean brotes leves-moderados.
Por otro lado, la fertilidad, definida como la capacidad de una mujer de quedarse embarazada a través de relaciones sexuales en 12 meses, no está disminuida como tal por el lupus, aunque sí puede estarlo en lupus con importante actividad, afectación renal (mayor número de ciclos anovulatorios, uso de determinados fármacos como ciclofosfamida, y factores psicológicos. Por ello, ya que en ocasiones sí que está disminuida y la respuesta es categórica, podría ser falsa y que pudiera ser impugnable esta pregunta (EULAR recommendations for women’s health and the management of family planning, assisted reproduction, pregnancy and menopause in patients with systemic lupus erythematosus and/or antiphospholipid síndrome. Andreoli L, et al. Ann Rheum Dis 2017;76:476–485).
Pregunta 112
Sobre la fiebre mediterránea familiar es FALSO que:
- La gran mayoría de los pacientes presentan fiebre alta de forma brusca
- Los episodios inflamatorios son breves y recurrentes, con intervalos asintomáticos.
- Las manifestaciones digestivas son poco frecuentes.
- Pueden presentar dolor torácico por pleuritis y/o pericarditis estéril.
Respuesta correcta: 3
Comentario:
La FMF efectivamente se presenta en forma de brotes breves y recurrentes (respuesta 2 correcta), que cursa con fiebre y dolores de inicio generalmente abrupto por serositis estéril (respuesta 1 y 4 correctas). La falsa es la 3: hasta el 80% de los europeos y el 95% de pacientes procedentes de Oriente Medio presentan dolor abdominal al diagnóstico, confundiéndose en ocasiones con un abdomen agudo.
Pregunta 113
¿Cuál de las siguientes manifestaciones extraarticulares NO es característica de la artritis reumatoide?:
- Pleuritis.
- Nódulos subcutáneos.
- Glomerulonefritis proliferativa.
- Enfermedad pulmonar intersticial
Respuesta correcta: 3
Comentario:
Las 4 son manifestaciones extrarticulares de la AR. La más frecuente es la aparición de nódulos subcutáneos, y la afectación pulmonar también es relativamente frecuente, tanto la de la pleura como la del parénquima. En cambio, la afectación renal, aunque está descrita, es rara, y suele estar asociada a vasculitis secundaria, amiloidosis o toxicidad por fármacos. Por tanto, la respuesta 3 es la correcta.
Pregunta 114
Sobre la fibromialgia, señale la respuesta correcta:
- Tiene una prevalencia en la población general de entre un 5 y un 10 %.
- La edad más frecuente de aparición es por encima de los 50 años.
- Existen múltiples fármacos aprobados para su tratamiento.
- La fatiga es un síntoma muy común, por encima del 70 % de los pacientes.
Respuesta correcta: 4
Comentario:
La fatiga es muy frecuente en los pacientes con fibromialgia. De hecho, la AAPT, en sus criterios diagnósticos de 2019, la establece junto a los problemas de sueño, como un criterio diagnóstico (respuesta 4 correcta). El resto son incorrectas: la prevalencia es alrededor de un 2-3% (hay algunas series eso sí que parece que es hasta el 8%), la edad de debut más frecuente es entre los 20 y los 55 años, y no existen tratamientos aprobados de forma específica para su tratamiento.
Pregunta 115
Sobre la gota, es FALSO que:
- El tratamiento hipouricemiante debe iniciarse durante el ataque de gota, tan pronto como sea posible.
- El fármaco de elección es el alopurinol comenzando con dosis bajas.
- Como norma general, la hiperuricemia asintomática no debe ser tratada.
- Alrededor del 50 % de los casos se manifiestan como monoartritis inflamatoria aguda de la primera articulación metatarsofalángica.
Respuesta correcta: 1
Comentario:
La gota es la manifestación clínica de los depósitos de urato en pacientes con hiperuricemia, que aparece frecuentemente en forma de monoartritis aguda de la primera articulación MTF (respuesta 4 “incorrecta”). El tratamiento hipouricemiante está indicado tras el primer ataque de gota, preferentemente el alopurinol, inicialmente a dosis bajas (respuesta 2 “incorrecta”), pero no ha demostrado efectividad en pacientes con hiperuricemia asintomática (respuesta 3 “incorrecta”). Si bien hay dos estudios pequeños que sugieren que el inicio del hipouricemiante durante el ataque de gota puede ser seguro si tiene un tratamiento antiinflamatorio correcto, se mantiene todavía la recomendación de no iniciar mínimo hasta 2 semanas tras el ataque agudo por el riesgo de rebrote (respuesta 1 “correcta”).
Pregunta 116
Entre los siguientes fármacos para el tratamiento de la osteoporosis, ¿cuál de ellos NO causa osteonecrosis mandibular o fractura atípica de fémur como efecto adverso?:
- Zolendronato.
- Denosumab.
- Alendronato.
- Teriparatida.
Respuesta correcta: 4
Comentario:
Tanto con el denosumab como con los bifosfonatos (Zolendronato, alendronato) se han descrito casos de osteonecrosis, pero no en la teriparatida (respuesta 4 correcta).
Pregunta 117
¿Cuál de los siguientes es un objetivo prioritario en la estrategia terapéutica de la artritis reumatoide?:
- Evitar cambios frecuentes del tratamiento y evitar combinaciones de fármacos.
- Evitar tratamientos innecesarios en pacientes que, a pesar de tener síntomas, pueden mantener una actividad diaria aceptable.
- El tratamiento debe ser temprano e intensivo.
- Debe aplicarse en todos los pacientes el mismo protocolo.
Respuesta correcta: 3.
Comentario:
El tratamiento debe de iniciarse desde el diagnóstico para evitar las menores secuelas posibles, y debe hacerse con un FAME de entrada y tratamiento inflamatorio para reducir rápidamente la inflamación (respuesta 3 correcta). El objetivo de este tratamiento es la remisión de la actividad o que la actividad sea mínima, con los menores síntomas posibles (respuesta 2 incorrecta). La elección del tratamiento se hará en función de la clínica y la actividad de la enfermedad de cada paciente (respuesta 4 incorrecta), combinando FAMEs con otros tratamientos cuando sea necesario y ajustando el mismo en función de la evolución del paciente, la llamada estrategia “treat-to-target” (respuesta 1 incorrecta).
Pregunta 118
En la esclerodermia, con objeto de diagnosticar en fases tempranas la afección pulmonar, es recomendable la realización de:
- Pruebas funcionales respiratorias y TC de alta resolución cada año.
- Ecocardiograma Doppler y pruebas funcionales respiratorias, solo si el paciente presenta signos de insuficiencia respiratoria y/o cardíaca.
- Pruebas funcionales respiratorias y ecocardiograma Doppler, ambas con periodicidad anual.
- Pruebas funcionales respiratorias y prueba de la marcha de caminar 6 minutos.
Respuesta correcta: 3
Comentario:
He tenido algo de dudas en esta pregunta, pero haciendo caso literal a la pregunta la única respuesta correcta sería la 3. La afección pulmonar en la esclerodermia puede ser en forma de afectación intersticial o de hipertensión arterial pulmonar. Para ello, se recomienda realizar pruebas de función respiratorias y ecocardiograma de screening, valorando en algunos casos el TC de alta resolución. Con ello, las únicas respuestas que tienen ambas opciones son la 2 y la 3, pero la 2 sería incorrecta ya que se hacen de forma periódica, incluso si el paciente se encuentra asintomático (Systemic sclerosis. Denton CP et al. Lancet 2017 Oct 7;390(10103):1685-1699.). La duda principal radica en si con afectación pulmonar sólo hace referencia a la parenquimatosa, con lo que se podría plantear una impugnación.
Pregunta 119
Una paciente de 45 años con antecedentes de reflujo gastroesofágico presenta desde hace un año episodios de palidez en algunos dedos de las manos con la exposición al frío. Recientemente se le había prescrito prednisona a dosis de 20 mg/día por dolor articular e induración cutánea en manos y brazos. Presenta desde hace 48 horas malestar general y cefalea intensa, por lo que acude a urgencias. En la exploración destaca únicamente una taquicardia rítmica a 100 lpm, no se aprecia focalidad neurológica. La presión arterial es de 200/110 mmHg. En la analítica destaca únicamente una creatinina de 2,5 mg/dl. Indique cuál de los siguientes autoanticuerpos se relaciona mejor con el proceso descrito:
- Anticuerpos anti-RNA polimerasa III.
- Anticuerpos anti-centrómero.
- Anticuerpos anti-proteinasa 3.
- Anticuerpos anti-PM-Scl.
Respuesta correcta: 1
Comentario:
Se trata de un caso clínico claro de esclerosis sistémica (Raynaud, afectación esofágica, induración cutánea) que presenta una crisis renal. Quitando los Ac anti-proteinasa 3, que no se relacionan con esclerodermia (respuesta 3 incorrecta), los más probables serán los Ac antiRNA polimerasa III, que aparecen en pacientes más jóvenes y con crisis renales.
Pregunta 120
Recién nacido de 2 semanas, cuya madre durante el embarazo presentó poliartralgias no filiadas y que tras la primera exposición solar desarrolla lesiones cutáneas eritematosas policíclicas que asemejan las del lupus eritematoso cutáneo subagudo. ¿Cuál de los siguientes autoanticuerpos debe investigarse?:
- Anticuerpos anti-ADN en el recién nacido.
- Anticuerpos anti-citoplasma de neutrófilo (ANCA) en la madre.
- Anticuerpos anti-Ro/SS-A en la madre.
- Anticuerpos anti-Sm en el recién nacido.
Respuesta correcta: 3
Comentario:
Los anticuerpos más frecuentes en pacientes con lupus cutáneo subagudo son los anti-Ro, que además tienen especial relevancia en las embarazadas por el riesgo de bloqueo congénito. La respuesta por tanto es la 3.
Pregunta 121
Mujer de 27 años de raza negra que consulta por la aparición de edemas en miembros inferiores, disminución de diuresis, fiebre y un rash malar en alas de mariposa de 20 días de evolución. Analíticamente destaca creatinina 3 mg/dl, leucopenia, hemoglobina 10,5 g/dl (normocítica normocrómica), PCR 9 mg/dl y VSG 60 mm. Respecto a la patología que presenta esta paciente, señale la respuesta correcta:
- Los anti-Sm no son específicos de esta patología.
- Los anticuerpos anticentrómero se detectan en el 90 % de los casos.
- Los ANA (anticuerpos antinucleares) se detectan en el 50 % de los casos.
- Los anti-ADN bicatenario o nativo se correlacionan con el riesgo de nefritis.
Respuesta correcta: 4
Comentario:
Otra pregunta sobre los anticuerpos del LES. Caso clínico de LES con afectación renal, en el que los anti-ADN bicatenario positivos aumentan el riesgo de nefritis. En cuanto al resto, los anti-Sm son específicos del LES, los ANA se detectan en más del 90% de los casos, y los anti-centrómero son típicos de la esclerodermia.
Pregunta 122
Varón de 75 años, hipertenso en tratamiento con enalapril (20 mg/día), que consulta por deterioro del estado general, cefalea bitemporal y claudicación mandibular de 3 semanas de evolución. Además, en las últimas horas, refiere dos episodios de amaurosis fugaz del ojo izquierdo. En la exploración física destaca engrosamiento y ausencia de pulso de la arteria temporal izquierda. Análisis: PCR 6 mg/dl (VN <1); hemoglobina 10,5 g/dl; VSG 92 mm. Radiografía de tórax normal. Teniendo en cuenta el diagnóstico más probable, marque la opción correcta en cuanto al tratamiento:
- Debe administrarse rituximab, puesto que los glucocorticoides han quedado relegados a un tratamiento de segunda línea debido a sus efectos secundarios.
- El tocilizumab se ha mostrado eficaz en reducir las recidivas y la dosis acumulada de prednisona en más del 50 % de los pacientes.
- En presencia de clínica isquémica, y para no empeorar el riesgo vascular del paciente, se debe evitar el uso de glucocorticoides a dosis superiores a 30 mg/día.
- Junto con bolos de glucocorticoides de 1 g/día, el infliximab debe utilizarse como fármaco de primera línea para la inducción a la remisión.
Respuesta correcta: 2
Comentario:
Caso clínico de arteritis de células gigantes. El tratamiento con corticoides sigue siendo la primera elección (respuesta 1 incorrecta), que se administrará en forma de pulsos (difieren las dosis según la bibliografía, pero al menos 125 mg/d) en caso de afectación ocular (respuesta 3 incorrecta). El tratamiento de elección actual para ahorrar corticoides es el Tocilizumab (respuesta 4 incorrecta), que además ha demostrado reducir las recidivas (respuesta 2 correcta).
Pregunta 139
Respecto a la tromboangitis obliterante (enfermedad de Buerger) señale la respuesta correcta:
- Predomina en el sexo femenino.
- La presencia de reactantes de fase aguda determina el pronóstico.
- La evolución de las lesiones depende fundamentalmente de la supresión del hábito tabáquico.
- Se caracteriza por ser una trombosis inflamatoria segmentaria, ateromatosa, que afecta a arterias y venas de mediano y pequeño calibre.
Respuesta correcta: 3
Comentario:
La tromboangeítis obliterante es una trombosis inflamatoria NO ateroesclerótica (respuesta 4 incorrecta) relacionada con el tabaco, lo que hace que esta enfermedad sea más frecuente en varones (respuesta 1 incorrecta). Aunque es una enfermedad inflamatoria, típicamente los reactantes de fase aguda son normales (respuesta 2 incorrecta). La principal acción terapéutica es el abandono del hábito tabáquico, que reduce el riesgo de amputación mayor (respuesta 3 correcta).
Pregunta 183
Varón de 37 años presenta astenia, febrícula (37,6ºC) y pérdida de peso de unos 5 kg de 2 meses de evolución. En las 2 últimas semanas se añaden parestesias urentes e hipoestesia en las cuatro extremidades, así como lesiones purpúricas palpables no dolorosas en ambas piernas y pies. La presión arterial, la función renal y el sedimento de orina son normales. ¿Cuál sería la prueba complementaria para confirmar el diagnóstico más probable?:
- Una ecografía-Doppler de las arterias renales para el diagnóstico de una arteritis de Takayasu.
- Una biopsia cutánea tipo «punch» (sacabocados) para el diagnóstico de una poliarteritis nudosa.
- La detección de crioglobulinas circulantes para el diagnóstico de una vasculitis crioglobulinémica.
- Una biopsia renal para el diagnóstico de una vasculitis por IgA.
Respuesta correcta: 2
Respuesta correcta: 3
Comentario:
Pregunta bastante complicada. Con el caso clínico se podría descartar razonablemente la arteritis de Takayasu (mayor, con púrpura palpable), y la vasculitis IgA (que también es mucho más frecuente en niños y no tiene artritis ni clínica abdominal). La duda queda entre las otras dos. Tras hacer una revisión de ambas patologías, tenemos cosas a favor y en contra de ambas. La epidemiología es similar. La PAN se presenta más en forma de nódulos subcutáneos (la púrpura es menos frecuente) y con afectación neurológica en forma de mononeuritis múltiple, aunque también puede dar PNP sensitiva, que es lo que da la sensación que tiene el paciente. En cuanto a la crioglobulinemia, la púrpura y la neuropatía periférica sí que cuadran más con la mixta (en la tipo I tienen síntomas sobre todo con el frío, como Raynaud, que no describen en el paciente). En cambio, el síndrome constitucional del enunciado es mucho más típico de la PAN, a no ser que tenga una crioglobulinemia secundaria a una neoplasia hematológica, y esto es más frecuente de la I, que el cuadro no es tan compatible, y tampoco aparece ningún otro dato (síntomas B, adenopatías) que te orienten a ello. Por ello, pienso que la PAN es más probable, aunque podrían ser las dos, y se podría impugnar.
LAS RESPUESTAS TAMBIÉN SE PUBLICARÁN EN LOS DIFERENTES BLOGS DE LOS PROFESIONALES QUE PARTICIPAN EN LA INICIATIVA.
Puedes comentar sobre este tema en el foro
OS PEDIMOS DESDE AQUÍ LA MÁXIMA DIFUSIÓN A LA INICIATIVA PARA QUE LLEGUE AL MÁXIMO DE OPOSITORES MIR PRESENTES Y FUTUROS PARA QUE LES SEA DE AYUDA.






