Respuestas cortesía de Gemma Lafuente (@Gemma__LG )
Estas respuestas no son las oficiales ( las actualizaremos con las mismas en cuanto salgan) sólo reflejan la opinión de aquellos voluntarios que han elegido participar en la Iniciativa MIR 2.0 de respuesta al examen MIR de enero de 2025. (La numeración se corresponde con la Versión 0 del examen)
Ahora te toca a ti participar para que esta iniciativa siga perdurando. Ya sea ayudando a responder una parcela de preguntas, o simplemente difundiendo la iniciativa entre tus compañeros y conocidos. Colabora pulsando aquí.
Como viene siendo tradición, hago hilo con las preguntas de Neurología del MIR. Como siempre, estoy abierta a correcciones y opiniones de las preguntas.
Índice de contenidos
Pregunta 6
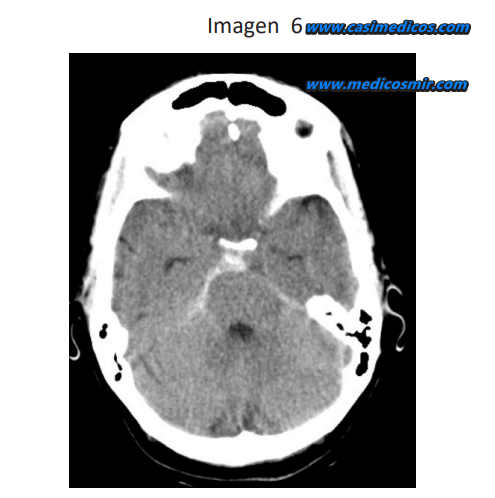
Pregunta asociada a la imagen 6.
Hombre de 40 años que presenta cefalea brusca con exploración neurológica normal. Se realiza TC craneal que se muestra en la imagen y una angiografía cerebral en la que no se encuentra patología subyacente. El cuadro clínico más probable es:
- Hemorragia subaracnoidea traumática occipital.
- Hemorragia causada por una malformación arteriovenosa angiográficamente oculta.
- Hemorragia subraracnoidea perimesencefálica con un probable origen venoso o capilar.
- Hemorragia causada por una discrasia sanguínea
Respuesta 3. No es traumática porque lo pondría el enunciado, no creo que pongan una angio normal para que pienses en una oculta y la de la discrasia está para hacer bulto
Pregunta 7
Pregunta asociada a la imagen 7.
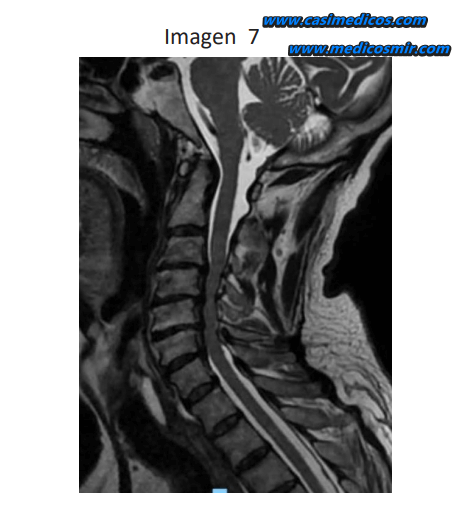
Hombre de 75 años consulta por un cuadro de dificultad para la marcha de 2 años de evolución de forma progresiva. Presenta reflejos vivos en las cuatro extremidades. Se muestra la RM cervical realizada. Con respecto al cuadro clínico del paciente señale la respuesta INCORRECTA:
- El cuadro de paraparesia puede ser asimétrico.
- La progresión de la enfermedad es lenta pero puede acelerarse por movimientos de flexión o extensión cervical forzados.
- Se trata de una enfermedad primaria de motoneurona.
- La incontinencia urinaria aparece con la progresión de la enfermedad.
Respuesta 3. Es un caso de estenosis de canal cervical. No es una enfermedad primaria de motoneurona, es secundario a esa compresión por la estenosis
Pregunta 23
Pregunta asociada a la imagen 23.
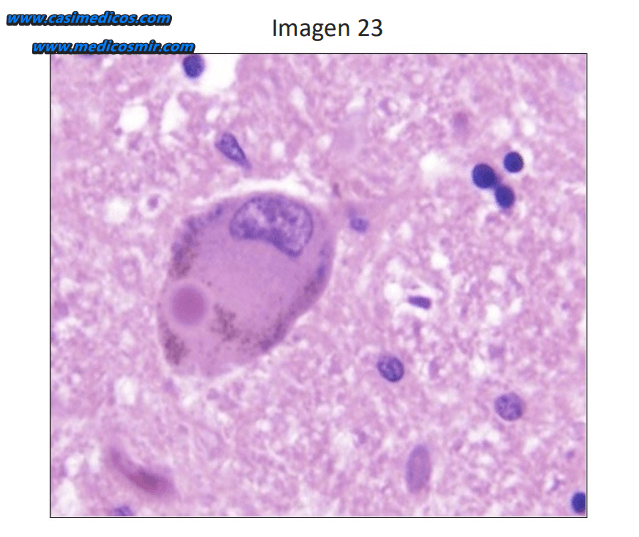
En relación con un hombre de 74 años, que muestra alteraciones cognitivas y de la movilidad y en el cerebro neuronas con inclusiones citoplásmicas, como se observa en la imagen histológica, el diagnóstico más probable es:
- Enfermedad de Alzheimer.
- Demencia senil.
- Enfermedad de Parkinson.
- Encefalitis viral.
Respuesta 3. En el MIR cognitivo + alteracion de movilidad = demencia en enfermedad de parkinson o demencia por cuerpos de lewy (depende de la cronología). Solo tenéis el Parkinson, asi que de cabeza. La imagen es un cuerpo de Lewy.
Pregunta 28
Respecto a la técnica de exploración de la motilidad pupilar y sus reflejos indique la respuesta INCORRECTA:
- El reflejo de la visión próxima se explora con una linterna que se enfoca sobre las pupilas de forma alternativa.
- El signo pupilar de Marcus Gunn o defecto pupilar aferente relativo está presente en enfermedades del nervio óptico y enfermedades retinianas no extensas.
- El reflejo fotomotor consensuado está afectado cuando el daño implica la vía eferente vehiculada por el nervio motor ocular común.
- La anisocoria que aumenta en condiciones de oscuridad mostrando una pupila más miótica se debe a que hay un trastorno en el sistema simpático.
Respuesta 1. El reflejo de acomodación o visión próxima no se hace con la linterna, es con cualquier objeto que el paciente debe mirar mientras se lo acercamos entre los dos ojos.
podría ser impugnable Gracias por la aclaración @Coco53910675: La 2 también es falsa. Para que haya una pupila de Marcus Gunn de origen retiniano, la afectación tiene que ser severa o masiva por definición. Te lo digo como neuroftalmólogo.
Se podría impugnar.
Pregunta 32
En un paciente diagnosticado de una neoplasia maligna de nasofaringe que presenta dolor y edema orbitario, neuropatía de los pares craneales III, IV y VI, y neuropatía de la rama V1 del V par craneal, indique qué estructura es más probable que se encuentre infiltrada:
- Seno cavernoso.
- Hipófisis.
- Agujero yugular.
- Fosa pterigopalatina
Respuesta 1. Importante para el MIR y para la vida real. Cuadro de afectación de seno cavernoso de libro, los pares pasan por ahí.
Pregunta 43
Señala la opción INCORRECTA respecto a la enfermedad meningocócica:
- El mecanismo de transmisión es por gotas.
- Se dispone de vacunas efectivas únicamente para la prevención de 4 subtipos de meningococo.
- La vacuna frente a meningococo tipo B está incluida en el calendario sistemático de inmunizaciones del Sistema Nacional de Salud.
- Ante un contacto de riesgo con un paciente con meningitis meningocócica, la vacunación del contacto no debe ser la primera estrategia de profilaxis postexposición.
Respuesta 2. Creo que la ponen para liar porque te venga a la cabeza la vacuna tetravalente y te líes, pero recordad también la del meningococo B.
Pregunta 59
¿Cuál de los siguientes métodos anticonceptivos es el más adecuado para una mujer de 35 años con migraña con aura?:
- Anticonceptivos orales combinados.
- Parche anticonceptivo.
- Anticonceptivo inyectable con estrógeno y progestágeno.
- Dispositivo intrauterino (DIU) con levonorgestrel.
Respuesta 4. Para la migraña en pacientes que precisan anticoncepción hormonal preferiblemente solo progestágenos y de las opciones que os dan la única con solo progestágenos es el DIU. En la vida real recordad que hay píldoras con solo progestágeno también.
Pregunta 66
El síndrome de Guillain-Barré es considerado una polineuropatía postinfecciosa que presenta todas las características siguientes, EXCEPTO una:
- Existe hiperreflexia tendinosa en las extremidades que manifiestan debilidad.
- Es predominantemente un trastorno motor, aunque puede haber síntomas sensitivos.
- En el líquido cefalorraquídeo las proteínas están elevadas, sin pleocitosis y con glucorraquia normal.
- El tratamiento con inmunoglobulina intravenosa acelera la recuperación, pero no modifica la evolución a largo plazo.
Respuesta 1. Importantísimo esto, el síndrome de guillain barré generalmente produce hiporreflexia o arreflexia.
Pregunta 77
Respecto a la enfermedad de Alzheimer, señale la respuesta INCORRECTA:
- El gen de la ApoE (apolipoproteína epsilon ) alelo E4 es factor de riesgo.
- Hay un descenso de la proteína tau en el LCR.
- El PET tau y el PET amiloide son útiles en el diagnóstico precoz de la enfermedad.
- En la RM de estos pacientes esperamos encontrar atrofia en el lóbulo temporal medial.
Respuesta 2. Concepto bonito e importante de biomarcadores de Alzheimer. Lo que disminuye en LCR es la beta-amiloide (se queda «pegada» en el cerebro y no se «suelta» al LCR). Resto correctas, lo del PETtau es ciencia ficción en muchos sitios pero llegará.
Pregunta 78
Un paciente acude a la consulta porque tiene un trastorno de la marcha, tropieza y tiene caídas frecuentes. En la exploración presenta temblor de reposo en el miembro superior derecho, rigidez en rueda dentada al movilizarle las extremidades superiores y marcha alterada desplazando el tronco hacia delante con pasos cortos. ¿Cuál de las siguientes afirmaciones apoyaría el diagnóstico de enfermedad de Parkinson?:
- Falta de respuesta inicial al tratamiento con Levodopa.
- SPECT con transportador de dopamina que muestre una hipocaptación en la vía nigroestriada.
- Gammagrafía miocárdica con MIBG (metayodobencilguanidina) normal.
- Presencia precoz de síntomas de disautonomía.
Respuesta 2. DAT-SCAN con hipocaptación de la vía nigroestriada es el hallazgo típico de la enfermedad de Parkinson. Pregunta muy bonita e importante para cazar datos atípicos.
Pregunta 79
Mujer de 35 años consulta por cuadro de diplopia y debilidad proximal progresivas que empeora a lo largo de día. En la exploración neurológica se aprecia voz nasal, ptosis bilateral sin afectación pupilar, limitación para la abducción de ojo derecho y debilidad proximal con reflejos miotáticos conservados. Respecto a esta paciente señale la opción INCORRECTA:
- El nivel de anticuerpos es independiente de la gravedad de la enfermedad.
- En ocasiones se asocia a otra enfermedad autoinmune.
- Es frecuente la agregación familiar.
- La respuesta a inmunosupresores es mayor en pacientes con anticuerpos antirreceptor de acetilcolina y anticuerpos antiMusk positivos
Respuesta 3. Diría que es la más falsa pero podría ser impugnable esta pregunta si nos ponemos tiquismiquis. Es un caso de miastenia gravis. Enfermedad adquirida en la mayoría de las ocasiones.
Pregunta 80
Con respecto a la parálisis facial, ¿cuál de los siguientes signos y síntomas nos haría pensar en un origen central?
- La presencia de ageusia asociada a la parálisis facial.
- La presencia de hipoestesia o dolor en la región del pabellón auricular del mismo lado que la parálisis.
- Si la debilidad de los músculos faciales sólo afecta a la mitad inferior de la hemicara afectada sin afectación de los músculos palpebrales ni de la frente.
- Si hay disminución de la secreción lacrimal en el ojo correspondiente al lado de la parálisis facial
Respuesta 3. Concepto importantísimo, muy buena pregunta a nivel práctico. ¡Sospechad origen central si la afectación es solo inferior! Si os metéis a neuro ya veréis que no todo es tan sencillo, pero para el MIR es esa.
Pregunta 81
Hombre de 75 años con antecedentes de fibrilación auricular e hipertensión arterial es traído a urgencias por hemiparesia derecha, dificultad para hablar y fiebre de 38,5°C. La tomografía computarizada (TC) de cráneo revela un infarto cerebral en la región parietal izquierda e ingresa en la unidad de ictus. A las 48 h del ingreso se informa de presencia de Streptococcus viridans en
hemocultivo. ¿Cuál es el diagnóstico más probable y el enfoque diagnóstico-terapéutico adecuado en este caso?
- Accidente cerebrovascular isquémico secundario a fibrilación auricular; iniciar anticoagulación y antipiréticos.
- Meningitis bacteriana con complicación isquémica; realizar punción lumbar e iniciar antibiótico dirigido según antibiograma.
- Endocarditis infecciosa con embolia séptica; confirmar con ecocardiograma y tratar con antibiótico dirigido según el antibiograma.
- Neoplasia cerebral con fiebre paraneoplásica; realizar resonancia magnética cerebral y evaluación oncológica.
Respuesta 3. Cuidado con la fiebre en los ictus que trae sorpresas. Endocarditis como primera posibilidad.
Pregunta 82
Mujer de 55 años que consulta por una cefalea con sensación de presión bilateral, que no asocia fotofobia, náuseas ni vómitos. La paciente puede realizar sus actividades habituales porque el dolor es de intensidad moderada. El dolor es prácticamente diario en los últimos 6 meses. Desde el punto de vista terapéutico, ¿cuál es la opción más adecuada?
- Tratamiento analgésico simple con paracetamol diario, los días que tenga dolor.
- Tratamiento con triptanes en el momento agudo de la cefalea los días que sea más intensa.
- Tratamiento preventivo de entrada con betabloqueantes tipo propranolol a dosis entre 40-160 mg/d entre 3-6 meses.
- Tratamiento preventivo de entrada con amitriptilina a dosis bajas entre 25-50 mg/d y mantenerlo entre 3 y 6 meses.
Respuesta 4. Pregunta sobre cefalea tensional/tipo tensión. Generalmente empezamos con dosis más bajas, pero la amitriptilina es el primer tratamiento a probar si no hay contraindicaciones.
Pregunta 83
Mujer de 18 años sin antecedentes de interés ni consumo de tóxicos que ingresa en planta por un cuadro de alteración conductual con ansiedad, agresividad e ilusiones visuales. Durante su ingreso presenta una crisis convulsiva junto con discinesias orolinguales y distonía del pie izquierdo. Dos semanas previas había presentado un cuadro de diarrea, náuseas y vómitos autolimitados. Respecto a este síndrome señale la respuesta INCORRECTA:
- La encefalitis anti NMDAR es la encefalitis autoinmune más frecuente.
- La RM con hiperseñal hipocampal es patognomónica de la enfermedad.
- Existe una fuerte asociación con patología tumoral.
- El pronóstico habitualmente es favorable
Respuesta 2. ¡Mi pregunta favorita! Es un caso de encefalitis antiNMDAR, esta vez bien hecha. La hiperseñal flair hipocampal se ve en muchas encefalitis limbicas, no solo NMDAR, asi que esa es la falsa claramente.
Pregunta 84
Hombre de 81 años con antecedentes de HTA, dislipemia y enfermedad de Alzheimer leve. Avisa su familia porque lo han encontrado en su casa caído en el suelo y no es capaz de movilizar extremidades derechas. Llega al hospital trasladado por emergencias como código ictus. A la exploración física destaca paresia facial derecha supranuclear, afasia global, hemianopsia derecha y hemiplejia de miembros derechos. La TC craneal se informa como ASPECTS 8 sin datos de sangrado. En angioTC oclusión de segmento M2 de división anterior de ACM izquierda. ¿Cuál de los siguientes es el mejor tratamiento inicial para
este paciente?
- Fibrinolisis con alteplasa.
- Doble antiagregación y estatinas.
- Manejo conservador por los antecedentes del paciente.
- Trombectomía mecánica.
Respuesta 4. Para estar realmente bien formulada tenían que habernos dado datos de hora de ultima vez visto asintomatico y tc perfusión, pero entiendo que lo quieren es que vayamos a trombectomía primaria.
Compañeros, de la 84 comenta esto @SDukeY99: Estoy de acuerdo con tu opinión, pero creo que para un manejo inicial la fibrinolisis es de mayor indicación en un paciente con enf de Alzheimer y una Rama M2. Acorde al centro se podría plantear trombectomia, pero la fibrinolisis creo que condiciona menos discusión
Lo que os digo, faltan datos para poder contestar bien (hora de inicio y si es desconocido pues tc perfusión). Muy impugnable la verdad
Pregunta 85
Sobre el tratamiento quirúrgico de la enfermedad de Parkinson señale la opción correcta:
- Los núcleos diana principales son el núcleo pálido y el núcleo ventral inferomedial del tálamo.
- La cirugía lesional es la opción utilizada más frecuentemente hoy en día.
- La presencia de síntomas o signos que no responden a la levodopa desaconsejan el tratamiento.
- La estimulación eléctrica de los núcleos genera una activación de los mismos, principio fundamental del tratamiento.
Respuesta 3. Nucleo principal es el subtalámico, la cirugía lesional no se usa casi a día de hoy (otra cosa es el HIFU, pero no es cirugía, son ultrasonidos, aunque tampoco es lo más usado a día de hoy) y la estimulación eléctrica genera inhibición funcional
Pregunta 89
Jugador de baloncesto de 42 años que acude a urgencias por dolor de tres días de evolución en cara anterior de muslo derecho de tipo lancinante. Inicia el dolor tras mal gesto en flexión de la columna lumbar, presentando primero lumbalgia y después este dolor
irradiado. En la exploración presenta un Lasegue invertido positivo, con un reflejo osteotendinoso rotuliano derecho 2/4. No hay déficit motor. La orientación diagnóstica más probable es:
- Hernia discal L4-L5 migrada posterior que ocasiona una clínica de silla de montar.
- Hernia discal foraminal L4-L5 derecha que comprime la raíz de L4.
- Hernia discal foraminal L4-L5 derecha que comprime la raíz de L5.
- Meralgia parestésica derecha.
Respuesta 2. Por territorio nervioso, L4 es cara anterior de muslo.
Pregunta 90
Paciente de 75 años con estancia prolongada en UCI. En una exploración rutinaria se observa dificultad para la flexión dorsal del pie izquierdo con un tibial anterior a 1/5, una dificultad para la extensión de los dedos 1/5 y dificultad para la eversión con peroneos 3/5. No presenta otro foco neurológico, ni dolor en la región lumbar ni en la extremidad. ¿Cuál de las siguientes es la actitud más correcta?:
- Indicar férula antiequino y fisioterapia por sospecha de compresión del nervio ciático poplíteo externo.
- Solicitar electromiograma urgente y dejarlo en reposo.
- Realizar punción lumbar por sospecha de complicación por Guillain-Barre.
- Solicitar resonancia magnética y pautar, si no está recibiendo, corticoides
Respuesta 1. Pie caído post ingreso prolongado en UCI = neuropatía ciatico popliteo externo. Antiequino, fisioterapia y paciencia. Se podría pedir EMG pero no urgente como pone en la respuesta 2.
Pregunta 173
Hombre de 55 años con antecedentes de cáncer de pulmón (estadio IV). Su madre murió a los 65 años por un episodio de broncoaspiración. Consulta por debilidad muscular en los muslos y disfagia. Exploración física: fuerza en psoas 4+/5, cuádriceps 3/5, deltoides 5/5. Presenta ptosis palpebral bilateral y no tiene diplopía. Los valores de CPK eran 900 UI/L (normal <150 UI/L) y los de aldolasa, 7 UI/L (normal <6 UI/L). Se practicó una biopsia en el músculo vasto lateral externo del muslo derecho, en la cual se objetivó variabilidad en el tamaño de fibras, aumento del tejido conectivo, imágenes de pseudodivisión celular y vacuolas ribeteadas; no se observó infiltrado inflamatorio. ¿Qué es lo más probable que le suceda al paciente?:
- Distrofia oculofaríngea.
- Miopatía mitocondrial.
- Miastenia gravis.
- Miositis con cuerpos de inclusión.
Respuesta 4. Por la AP típica, el caso podrían haberlo hecho un poco menos engorroso
Compañeros, de la pregunta 173 comenta @Javigosi esto. No sé cual darán por correcta: Las vacuolas están en IBM y en DOF. El hecho de no haber inflamación, el posible AF de la madre, la ptosis y la presencia de aumento de tejidos intersticial más típico de distrofias, yo creo que orientan a OF. Si dan IBM, sería impugnable en mi opinión
Pregunta 175
¿Cuál de las siguientes manifestaciones clínicas es la más característica de la miopatía de la dermatomiositis?:
- Dificultad para andar.
- Dificultad para subir escaleras.
- Dificultad para abrocharse los botones.
- Dolor muscular
Respuesta 2. Más de reuma quizá. Miopatia con afectación proximal.
Pregunta 185
Mujer de 61 años con adenocarcinoma rectal avanzado. Presenta dolor neuropático con irradiación perineal y molestias urinarias en
relación con masa presacra. Mejoró con tratamiento con opioides (morfina 60 mg cada 12h) pero no tolera más aumento de dosis ni fármacos adyuvantes. ¿Cuál es el tratamiento de elección?:
- Bloqueo del plexo celiaco.
- Bloqueo del ganglio impar.
- Bloqueo de nervios esplácnicos.
- Bloqueo del nervio pudendo.
Respuesta 2. Es mejor que la respondan compañeros de anestesia y cirugía general, pero por anatomía es la 2.
Y hasta aquí el hilo, si se me ha pasado alguna decidmelo. Si véis algún error también.
Mucha suerte a todos y después de corregir, a descansar, que bien os lo habéis ganado. LAS RESPUESTAS TAMBIÉN SE PUBLICARÁN EN LOS DIFERENTES BLOGS/redes DE LOS PROFESIONALES QUE PARTICIPAN EN LA INICIATIVA.
Puedes comentar sobre este tema en el foro. OS PEDIMOS DESDE AQUÍ LA MÁXIMA DIFUSIÓN A LA INICIATIVA PARA QUE LLEGUE AL MÁXIMO DE OPOSITORES MIR PRESENTES Y FUTUROS PARA QUE LES SEA DE AYUDA.






