Importante. La numeración de estas preguntas equivale a la versión 1 del examen.
preguntas 19, 20, 80 a 86, 96, 224
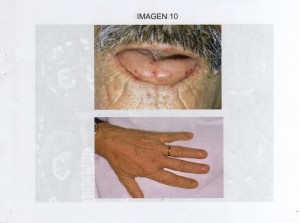
1. Pregunta asociada a la imagen 10.
Un paciente de 52 años es derivado para estudio al hospital desde un centro de Atención Primaria donde consultó por clínica de astenia y fatigabilidad fácil. El paciente bebe unos 80 gr de alcohol al día, refiere episodios de epistaxis con cierta asiduidad y ha tenido dos accidentes de tránsito con fracturas diversas. La exploración física muestra una palidez de piel y conjuntivas y múltiples lesiones en cara, manos, labios y mucosa oral cuyo detalle puede verse en la figura 10. ¿Cuál de las siguientes afirmaciones sería la más correcta?
Bien, tenemos ante nosotros a un paciente con un consumo importante de etanol, anemia, problemas de coagulación y en la foto podemos ver pequeñas telangiectasias en mano y cara.
La primera respuesta no sería correcta, ya que la púrpura de Schönlein Henoch es más frecuentes en niños que en adultos y suele tener como antecedentes una infección del tracto respiratorio por estreptococos o ingesta de fármacos. Además, tendrían que hablarnos de síntomas articulares, de síntomas gastrointestinales y renales.
La segunda respuesta podría ser cierta, pero no lo es del todo. El consumo excesivo de alcohol induce una cirrosis con sus arañas vasculares, una trombocitopenia por inhibición directa de la trombopoyesis, pero causa una macrocitosis SIN anemia. Además, esperaría ver ictericia o algún otro signo que me orientara más a esto.
La tercera respuesta sería la más correcta. La plaquetopenia me justifica las petequias y las epistaxis, los esquistocitos me hablan de rotura de hematíes por un estímulo mecánico, como una hipertensión portal, por ejemplo.
La cuarta no sería correcta porque no hay clínica de hemorragia digestiva ni se justificaría así las pequeñas telangiectasias en labios y lengua.
La quinta…¿hace falta comentarla?
2. Pregunta asociada a la imagen 10. Supongamos que se establece el diagnóstico de presunción de una enfermedad autosómica dominante en la que se ven implicados diversos genes relacionados con el remodelamiento vascular y la angiogénesis, ¿cuál de las siguientes afirmaciones parece más apropiada?
Ole ahí, enrevesando un poquito la pregunta. Al leer esta pregunta lo primero que tenemos que hacer es localizar esa enfermedad y a partir de ahí leer las respuestas. Con los datos dados hasta ahora me inclino por Rendu-Osler-Weber o telangiectasia hemorrágica hereditaria, con vasos sanguíneos reducidos a un simple endotelio y anemia ferropénica asociada. Niños, que es una pregunta de Hemato, iros directamente a una patología hematológica que cumpla con ese perfil.
La primera no es cierta, al Rendu-Osler-Weber no se le asocian aneurismas de la aorta, sino shunts arteriovenosos en pulmones e hígado, así como en cerebro.
La segunda podría ser cierta, a este síndrome se le asocian malformaciones arteriovenosas, telangiectasias cerebrales, por lo que se podría dar la rotura de una de ellas y causar una hemorragia cerebral.
La tercera es falsa por completo, el sustrato es que los vasos sanguíneos están reducidos a un simple endotelio.
La cuarta no es cierta, no hay esquistocitosis en la anemia ferropénica, sino en la hemolítica.
La quinta no es cierta, en el Rendu-Osler-Weber no se desarrolla poliglobulia, ¡si hay anemia!
3.Mujer de 25 años gestante de 9 semanas. Acude a Urgencias por presentar tumefacción de la pantorrilla izquierda de dos días de evolución. Eco-doppler venoso de miembros inferiores: ocupación de la vena poplítea femoral superficial y femoral profunda del miembro inferior izquierdo por material ecogénico con mala compresibilidad de dichos vasos. ¿Cuál sería el tratamiento más adecuado?
Parece que me espiaron por un agujerito en una de mis últimas guardias, es casi-casi la descripción de una paciente a la que atendí.
Lo primero a grabaros a fuego : los dicumarínicos NO se dan a una embarazada por el riesgo de hemorragias, malformaciones fetales y aborto espontáneo al atravesar la barrera placentaria.
¿Qué hacemos entones, heparina o fibrinolisis? Heparina, ya que estamos hablando de una embarazada de 9 semanas, lejos del tercer trimestre de gestación que es cuando aumenta el riesgo de sangrado, mientras que la fibrinolisis tiene una contraindicación relativa en caso de embarazo o parto reciente y en el MIR se asocian a eventos cardiacos o cerebrovasculares.Por tanto, la respuesta correcta es la dos.
4. Un paciente de 69 años acude al servicio de Urgencias por debilidad, fatiga y epistaxis de repetición. El hemograma muestra anemia (hemoglobina de 8 g/dl), leucopenia (leucocitos 1200/mm3) y trombopenia (plaquetas 35000/mm3). ¿Cuál es el diagnóstico menos probable?
Un paciente con pancitopenia. Repasamos las respuestas y nos encontramos con la leucemia mieloide crónica, en la que no hay pancitopenia, sino panmielosis, con una proliferación desmesurada de la serie mieloide, la analítica muestra todo lo contrario a lo que se cita en el enunciado. La correcta, por tanto, es la 4.
5. La hipogammaglobulinemia es un hallazgo frecuente en los pacientes con:
Ésta es una pregunta de “detallito a recordar”, aunque también se puede razonar. La correcta es la 2, Leucemia Linfática Crónica, con linfocitos funcionalmente anómalos, lo que da lugar a hipogammaglobulinemia.Esa hipogammaglobulinemia da una inmunodeficiencia humoral progresiva .
6. Un paciente de 74 años de edad es diagnosticado de leucemia linfática crónica estadío IIB de RAI-BINNET. Tras recibir 6 ciclos de fludarabina, presenta astenia importante y palidez de la piel y mucosas. En la analítica destaca: leucocitos 5600 u/l, con fórmula normal, hemoglobina 3 g/dl y plaquetas 250000. Reticulocitos 0%. Niveles normales de LDH y Coombs directo negativo. El diagnóstico más probable es:
La primera respuesta no es cierta, una leucemia prolinfocítica B se caracteriza por una gran leucocitosis con >55% de prolinfocitos.
La segunda, anemia hemolítica autoinmune, descartada por ser el coombs negativo.
La tercera, descartada porque el sd de Richter implica un empeoramiento del estado general, aumento de adenopatías o visceromegalias, así como incremento de la LDH.
La cuarta sería correcta al analizar los datos del hemograma y recordar que una eritroblastopenia tiene entre sus causas las neoplasias.
La quinta no es correcta porque en el síndrome de lisis tumoral hay una elevación bestial de la LDH, entre otras cosas.
7. En cuál de las siguientes circunstancias está indicada la transfusión de unidades de plaquetas en un paciente con púrpura trombocitopénica idiopática:
Para responder a esta pregunta hay que echarle morro y sentido común. Te lo voy a poner más fácil: eres residente de Hemato, te llaman al busca y te presentan a estos cinco pacientes. Sólo tienes dos pools de plaquetas reservados, ¿a quién se lo transfundes? Al que esté más malito, ¿verdad?
Mira al paciente de la primera respuesta, con 11000 plaquetas, melenas, discreta anemia, las tensiones por los suelos y taquicárdico. Coméntale a quien te llamó al busca que hay que ponerle dos pools de plaquetas, premedicando con dexclorfeniramina ya mismo.
8. Paciente con los siguientes parámetros en sangre periférica: Hb 10 5 g/dl, leucocitos 11000 u/l con 40% segmentados, 10% cayados, 5% metamielocitos, 1% eosinófilos y 1% basófilos. Normoblastos 5%. Plaquetas 300000 u/l. Morfología de serie roja en sangre: aniso-poiquilocitosis y dacriocitos. En la exploración se palpa esplenomegalia de 12 cm bajo reborde costal. ¿Qué diagnóstico, entre los siguientes, te sugireren estos datos?
Al mirar la analítica vemos formas inmaduras en sangre. Esto nos dice que hay algún proceso en la médula ósea que está ocupándola y soltando blastos a la sangre de forma masiva. Además, nombran a los dacriocitos, que en el MIR apuntan a mieloptisis, también llamada mielofibrosis primaria (por tanto, la correcta es la 3) donde la médula ósea es ocupada, siendo la primera causa etiológica una metástasis.
9. Qué etiología habría que suponer ante una anemia de 5 g/dl de Hb, VCM de 125 fL, reticulocitos de 2 por mil, LDH 5 veces superior al límite normal e hiperbilirrubinemia no conjugada.
Anemia, LDH por las nubes, hiperbilirrubinemia. Eso apunta a que los eritrocitos se están rompiendo. El aumento de volumen corpuscular medio nos habla de un intento desesperado de la médula por producir más eritrocitos. Nos quedamos por tanto con la respuesta 2, anemia hemolítica
10. Mujer con historia personal y familiar de sangrado de mucosas. El estudio de coagulación presenta un tiempo de hemorragia y tiempo de tromboplastina parcial activada alargados. Actividad de protrombina del 100%. ¿Que patología de la coagulación le sugiere esto?
A la hora de responder esta pregunta, con opciones que pueden parecer muy similares entre sí, nos tenemos que fijar muy bien en los datos que nos da. El primero es que el sangrado es en mucosas. El segundo, que el tiempo de hemorragia se halla alargado, lo que nos habla de un fallo de hemostasia primario. Con éstos ya apuntamos a la enfermedad de von Willebrand, una enfermedad caracterizada porque las plaquetas tienen un defecto que disminuye su adhesividad. Lo confirmamos con el resto de los datos: TTPA alargado y TP normal.
11.En condiciones de salud las células endoteliales vasculares dificultan la formación de trombos a través de la producción de las siguientes sustancias excepto:
La correcta es la 1, angiotensina II, ya que las células endoteliales no la producen sino que tienen receptores para ella.
publicado por Sophie en
http://mondomedico.wordpress.com/2011/01/31/proyecto-mir-2-0-preguntas-de-hematologia/